
Recanalisation des thromboses veineuses ilio-fémorales chroniques
traitement des séquelles de phlébite
La recanalisation des thromboses veineuses ilio-fémorales chroniques post-phlébitiques est une intervention radiologique mini-invasive pratiquée par le radiologue interventionnel. Elle est un traitement des séquelles symptomatiques de phlébite ilio-fémorale (se manifestant par des douleurs ou œdème résiduels du membre inférieur, un essoufflement à l’effort…), elle vise à rétablir un flux sanguin au sein des veines iliaques et/ou fémorales thrombosées et occluses, suite à un épisode de thrombophlébite aiguë du membre inférieur.
Elle est pratiquée sous anesthésie générale, au court d’une prise en charge ambulatoire ou d’une courte hospitalisation.
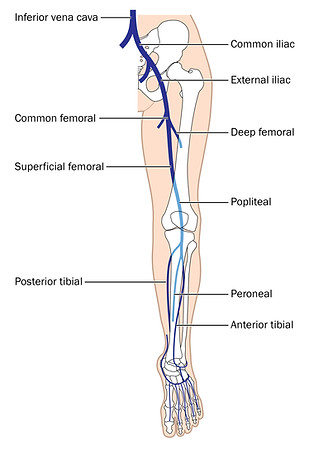
Par voie jugulaire (ponction au creux du cou) et parfois fémorale, le radiologue place sous guidage radiographique un cathéter au contact de la veine occluse, puis par des manipulations de recanalisation, retrouve un passage dans la lumière occluse du vaisseau, jusqu’à son abouchement dans les vaisseaux adjacents perméables, et rétablit leur continuité.
Le calibre du vaisseau recanalisé est rétabli à l’aide d’un ballon d’angioplastie qui dilate la veine, puis un stent (maillage métallique) est mis en place au niveau de la zone traitée, pour un maintien durable du calibre rétabli.

Stent dans la veine pour maintenir le calibre rétabli
La recanalisation des occlusions veineuses chroniques ilio-fémorales post-phlébitiques ne laisse aucune cicatrice.
Mieux
comprendre
Histoire de la maladie
Phase aiguë :
la thrombophlébite aiguë des membres inférieurs est une pathologie fréquente, et correspond à la formation de caillots (thrombi) au sein de la lumière d’une veine d’un des membres inférieurs. Rarement, elle est bilatérale de manière synchrone.
Elle est favorisée par certains facteurs (tabagisme actif, contraception oestro-progestative, post-partum, chirurgie pelvienne ou des membres inférieurs, alitement prolongé, syndrome des anti-phospholipides, cancer…) et touche une des veines « surales », de la jambe, ou « fémorales », de la cuisse.
Lorsqu’elle s’étend vers le haut, la thrombose peut également gagner par contiguïté les veines iliaques, de calibre plus large.
Le traitement de la phase aiguë de la thrombose veineuse est l’anticoagulation : elle permet de prévenir la majoration en étendue du caillot et son extension dans les veines iliaques.
Dans certains cas de thrombose aiguë étendue uni ou bilatérale symptomatique, on peut avoir recours à une thromboaspiration du caillot, avec de bons résultats sur la perméabilité de la veine. Cette intervention est pratiquée avec du matériel dédié, dans certains centres experts.
Passée la phase aiguë
Au fil du temps, dans les 6 mois qui suivent la thrombose aiguë, le métabolisme du corps élimine spontanément le caillot : c’est la « fibrinolyse physiologique ».
Cette fibrinolyse peut être optimale grâce aux anticoagulants, avec disparition complète du caillot, ou bienpartielle, avec persistance d’un thrombus obstruant partiellement la veine.
Dans de rares cas, l’obstruction reste complète, car le caillot n’est pas suffisamment éliminé. Il n’y a pas de reperméabilisation tardive spontanée, et la veine reste occluse.
Ainsi, dans les cas de thrombose veineuse chronique iliaque ou fémorale, il y a obstacle au retour veineux du membre inférieur concerné. Le sang contourne alors l’obstacle à l’écoulement en se drainant dans des voies veineuses collatérales de petit calibre assurant une certaine suppléance. Mais cette voie de suppléance est vite saturée lorsque le débit du retour veineux augmente, à savoir lors des efforts physiques (activité sportive) ou d’une utilisation prolongée du membre inférieur (marche ou montée des escaliers).
Les symptômes qui en découlent sont : une douleur ou un œdème chroniques du membre inférieur, une claudication (fatigabilité) à la marche avec réduction du périmètre de la marche.
Un essoufflement (dyspnée) à l’effort est fréquemment rapporté.
L’impact sur le quotidien des patients, souvent de jeune âge, est majeur.
Les traitements restent limités
En phase aiguë :
ils correspondent à l’anticoagulation pour une durée de 6 mois et au port de bas de contention, afin de prévenir le syndrome post-thrombotique (insuffisance veineuse séquellaire, avec risque de varices et pesanteurs chroniques) du membre inférieur touché.
Passés les 6 premiers mois :
il n’y a pas de bénéfice d’une anticoagulation prolongée sur la fibrinolyse physiologique, le traitement est en règle générale alors arrêté.
On poursuit à visée symptomatique l’usage des bas de contention, qui diminueront l’œdème du membre inférieur, et l’apparition de varices sous cutanées.
La recanalisation veineuse est globalement la seule solution efficace à ce stade pour rétablir un retour veineux suffisant pour permettre un soulagement satisfaisant des symptômes chroniques.
La recanalisation des thromboses veineuses chroniques ilio-fémorales post-phlébitiques est un traitement mini-invasif des séquelles de phlébite ilio-fémorale.
-
Les bonnes candidates sont toutes patientes, sans limite inférieure ou supérieure d’âge, présentant une occlusion chronique post-thrombotique symptomatique d’une ou des veine(s) iliaque(s) ou fémorale, voire de la portion proximale de la veine cave inférieure. En font partie les occlusions des veines iliaques primitive, externe, et fémorale commune.
Les contre-indications relatives, ou absolues :
-
Aucune
Les indications
L’évaluation d’un syndrome post- thrombotique se fait par un angiologue ou phlébologue :
Interrogatoire : scores de CEAP, QoL (quality of Life veines) Vilalta et Civiq, VCS.
Examen physique : recherche de signes cutanés d’insuffisance veineuse chronique.
Le bilan d’imagerie comprend :
un Echo-Doppler veineux des membres inférieurs et de la veine cave inférieure,
un phlébo scanner (scanner injecté des membres inférieurs et de l’abdomen) avec protocole dédié, permettant d’explorer les réseaux veineux superficiels et profonds.
En cas d’occlusion veineuse ilio-fémorale chronique, le patient est vu en consultation par le radiologue interventionnel, en vue d’une recanalisation.
L'évaluation
Score de Villalta : évaluation du syndrome post-thrombotique (SPT). Chaque symptôme et signe clinique est évalué sur une échelle allant de 0 à 3.
Le score total est calculé en faisant la somme des différents items : 0-4 points = SPT absent
5-9 points = SPT léger
10-14 points = SPT modéré
>15 ou présence d’un ulcère = SPT sévère
La recanalisation des thromboses veineuses ilio-fémorales chroniques post-phlébitiques vise à rétablir un flux sanguin au sein des veines iliaques et/ou fémorales thrombosées et occluses, suite à un épisode de thrombophlébite aiguë du membre inférieur.
Elle est pratiquée sous anesthésie générale, car les manipulations de recanalisation du radiologue durant l’intervention peuvent être sensibles.
Les suites sont simples, permettant une prise en charge ambulatoire (hospitalisation de jour) ou un court séjour d’hospitalisation.
Elle s’effectue en salle d’angiographie. La patiente est installée sur le dos, pour une durée moyenne d’1h30.
Après asepsie stricte du point de ponction, la plupart du temps jugulaire interne droit, le radiologue ponctionne la veine pour y introduire un cathéter afin de naviguer dans les veines caves supérieure, puis inférieure, et atteindre le site occlus de la veine, à l’étage iliaque et fémoral (ou rarement la portion caudale de la veine cave inférieure).
A l’aide de matériel dédié, il pratique sous contrôle radiographique la recanalisation de la portion occluse de la veine, du haut vers le bas, jusqu’à s’aboucher dans la portion circulante du vaisseau, en distalité de l’occlusion.
Lorsque l’occlusion est difficile à franchir, on peut avoir recours à un point de ponction supplémentaire au creux inguinal, du côté de l’occlusion, pour compléter la recanalisation par le bas.
Également, en fonction des pratiques, la recanalisation peut être effectuée à partir d’un unique point de ponction fémoral, du bas vers le haut.
L’intervention radiologique en détails
On procède à la pose de plusieurs stents contigus, car le trajet de recanalisation est étendu en longueur.
Après la pose optimale des stents, le radiologue effectue une opacification de contrôle pour s’assurer du rétablissement d’un flux veineux satisfaisant au sein du(es) vaisseau(x) recanalisé(s).
Le point de ponction est refermé par compression digitale durant quelques minutes.
Le montage est contrôlé par échographie-Doppler au décours immédiat de l’intervention, puis systématiquement à J1 pour en confirmer la perméabilité.
Au décours de l’intervention radiologique, un respect de la prise de médicaments fluidifiant le sang pour les premiers mois est primordial.
Le retour à domicile peut s’effectuer le soir après l’intervention, ou le lendemain, après une nuit d’hospitalisation.
Ainsi, le rétablissement d’un flux veineux de large calibre au sein des veines iliaques et fémorales permet la disparition des symptômes chroniques liés à l’occlusion et au défaut de drainage veineux.
La recanalisation des occlusions veineuses ilio-fémorales chroniques ne laisse aucune cicatrice.

À l’aide de produit de contraste iodé, le radiologue interventionnel s’assure de la qualité du chenal recanalisé.
Puis, à l’aide d’un ballon d’angioplastie qui est gonflé à l’intérieur du chenal, il rétablit le calibre initial de la lumière vieneuse.
Après rétablissement d’une lumière normale, le radiologue place un stent du même calibre (cylindre métallique à force radiale) au niveau de la portion traitée du vaisseau, qui maintiendra ce calibre et luttera contre les récidives de sténose.

Références bibliographiques
Technique and Clinical Outcomes of Combined Stent Placement for Postthrombotic Chronic Total Occlusions of the Iliofemoral Veins.
Endovascular Recanalization of Chronic Venous Outflow Obstructions
De quoi ai-je besoin pour une consultation en radiologie interventionnelle ?
Vous devez avoir eu une évaluation complète de votre syndrome d’insuffisance veineuse post-thrombotique.
Après avoir consulté un phlébologue et rempli vos questionnaires, vous devez ensuite avoir une évaluation complète de vos vaisseaux :
- Echographie-Doppler veineux des membres inférieurs, et de la veine cave inférieure
- Phléboscanner avec protocole dédié (scanner des veines des membres inférieurs, et des veines abdomino-pelviennes), à effectuer uniquement avec l’équipe du radiologue interventionnel qui vous prendra en charge. Les protocoles de cet examen sont complexes, et diffèrent selon chaque équipe.
Si besoin, le centre d'Imagerie Médicale Paris 5 vous accueille pour réaliser le phléboscanner.
Une fois ces éléments réunis, vous êtes prêt à consulter un radiologue interventionnel expert. Il n’est pas utile de consulter votre radiologue interventionnel avant d’avoir effectué toutes ces analyses, il manquera d’informations sur vos troubles. Vous pouvez toutefois le contacter si vous avez des questions particulières.
Vais-je avoir mal ?
Non, car l’intervention est réalisée sous anesthésie générale.
Peuvent survenir de légères douleurs post-opératoires, facilement soulagées par des antalgiques de palier 1 ou 2.
Les suites à domicile sont simples.
La recanalisation des occlusions veineuses ilio-fémorales chroniques est-elle remboursée par la sécurité sociale ?
Oui, elle fait partie des groupes d’interventions pelviennes appelées « Recanalisation de la veine iliaque externe et/ou de la veine iliaque commune avec pose d'endoprothèse, par voie veineuse transcutanée » ou « Dilatation intraluminale de la veine cave inférieure avec pose d'endoprothèse, par voie veineuse transcutanée ».
Où puis-je recueillir le témoignage de patients déjà embolisés ?
Par respect du code de déontologie médicale français, bien que nombre de nos patients déjà traités se soient proposés, nous ne pouvons en faire part sur ce support ou encore sur nos profils de réseaux sociaux.
En France, un médecin ne peut diffuser aucune information s’apparentant à de la publicité, et les témoignages de patients manifestant leur satisfaction sont assimilés comme tels.
Vous pouvez demander conseil sur vos recherches à votre radiologue interventionnel lors de la consultation, celui-ci saura vous aider.
Le bouche à oreille est également un moyen efficace de recueil.
Je suis sous anticoagulants : dois-je les arrêter ?
Non.
Les anticoagulants Antivitamine K peuvent être poursuivis, tout comme les antiaggrégants plaquettaires (Kardegic, Plavix, Brilique…).
Comment se déroule ma prise en charge ambulatoire ou courte hospitalisation ?
Bien, toujours. La patiente se rend dans l’établissement de santé de référence tôt le matin en service d’hospitalisation de jour pour une brève préparation à l’intervention (identification, modalités administratives, perfusion…), bénéficie de l’intervention dans la matinée ou avant 14h, puis reste en chambre d’hospitalisation quelques heures en surveillance suite à l’angioplastie, avant de rentrer à domicile dans l’après-midi (en cas de prise en charge ambulatoire) ou le lendemain (si courte hostipalisation), avec une ordonnance dédiée de médicaments nécessaires à une convalescence confortable, ainsi que tous les autres papiers pour le suivi.
La patiente et l’opérateur restent en contact rapproché les jours suivants, pour assurer la continuité d’une prise en charge de qualité.
Les suites sont simples et sans inconfort majeur.
L’angioplastie des veines iliaques et fémorales présente-t-elle des complications ?
Les complications sont rares, et sont traitées par le radiologue.
Votre radiologue interventionnel saura répondre à vos interrogations.
Quand puis-je reprendre une activité professionnelle ?
Il faut compter environ 7 jours de convalescence.
Quand puis-je reprendre une activité sexuelle ?
Il n’y a pas de restriction particulière.
Prudence toutefois en ce qui concerne les traumatismes, notamment le point de ponction : pas d’effort violent pendant 7 jours, notamment pas de flexion forcée de la zone ou du membre inférieur ponctionné.
Gardez en tête que vous serez sous anticoagulants.
